Saúde e Bem-Estar
Amanda Milléo
HPV: o que falta para alcançarmos a redução de casos de países desenvolvidos
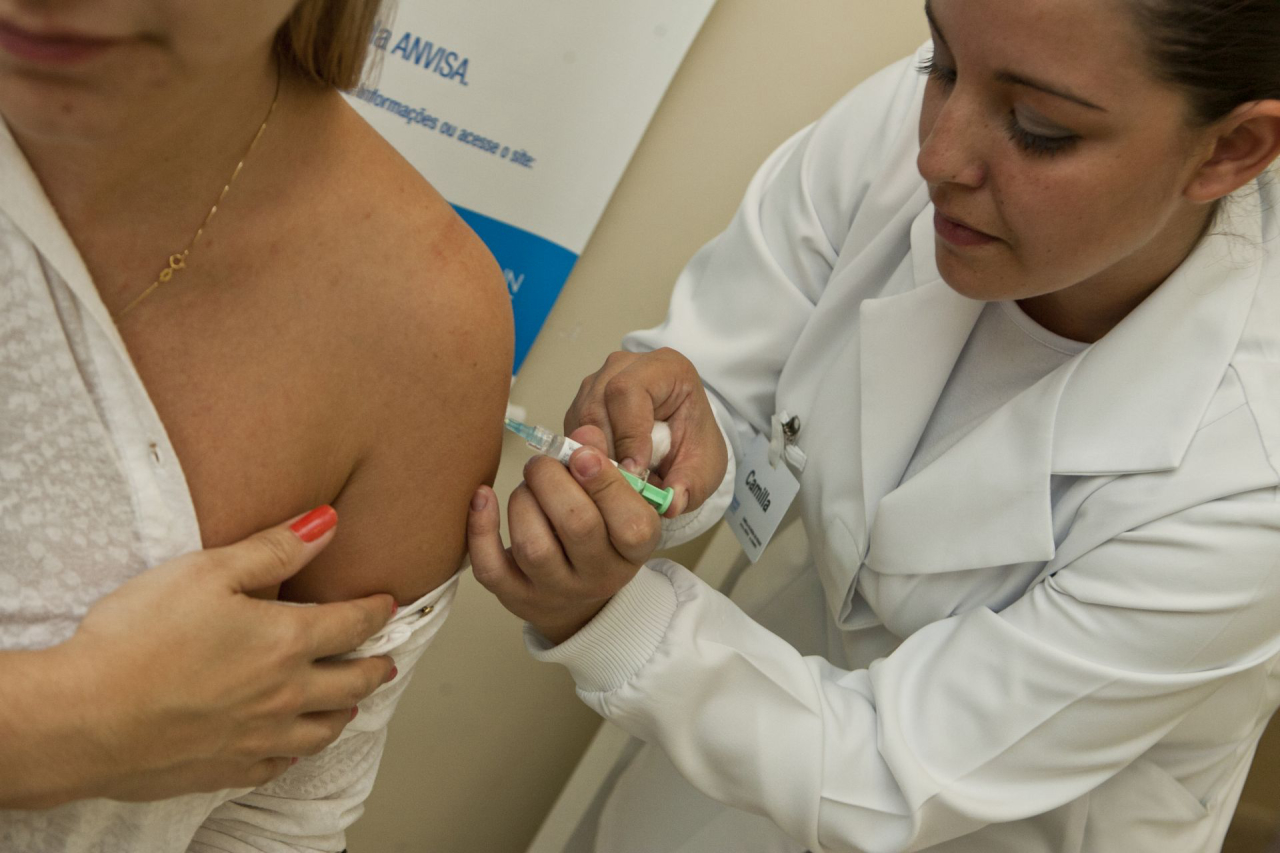
No Brasil, vacina contra HPV é gratuita para o público-alvo; campanha ampla começou em 2014. Foto: Marcelo Andrade/Gazeta do Povo. | GAZETA
A principal promessa da vacina contra o Papilomavírus Humano (HPV) quando se iniciou a campanha pelo Ministério da Saúde em 2014 visava a redução nas infecções pelo vírus e, consequentemente, nas taxas de câncer de colo do útero do país — é o terceiro tipo mais incidente entre as mulheres (atrás do câncer de mama e cólon e reto); estão previstos 16 mil novos casos no Brasil para o biênio 2018-2019, segundo o Instituto Nacional do Câncer (INCA), número que pouco variou desde o início das campanhas de vacinação públicas, em 2014.
O baixo índice de vacinação na segunda dose da vacina e a propagação de boatos e notícias falsas sobre prováveis reações impedem a redução dos casos e nos deixam muito atrás de países como o Reino Unido, por exemplo — um estudo do departamento de Saúde Pública da Inglaterra mostrou uma redução de 86% na incidência do câncer do colo do útero entre as mulheres vacinadas contra o HPV entre os anos de 2010 a 2016.
A vacinação é aplicada nas meninas e mulheres da Inglaterra desde setembro de 2008, e os resultados do estudo foram divulgados no início de junho no periódico científico Journal of Infections Diseases.
Na Austrália, a vacina é aplicada há 10 anos e as entidades de saúde conseguiram perceber uma redução pela metade nas taxas de infecções pelo mesmo vírus, conforme divulgou a imprensa local. Os números australianos foram tão impactantes que a Sociedade Internacional de Papilomavírus calculou que o país pode ser o primeiro no mundo a erradicar o câncer cervical.
Vacina contra o câncer
O vírus HPV, segundo dados do (INCA), é o principal responsável por 70%, em média, dos casos de câncer cervical entre as mulheres. E é o único câncer prevenível por vacina. No Brasil, o público-alvo principal do imunizante são meninas entre 9 e 14 anos, e meninos, entre 11 e 14 anos (porém, pessoas de até 49 anos podem ter benefícios com a vacina).
Por mais que existam cerca de 200 tipos diferentes de HPV, 12 estão associados ao desenvolvimento de tumores e quatro são os mais encontrados no Brasil: os tipos 6, 11, 16 e 18.
A vacina quadrivalente adotada pelo Ministério da Saúde protege contra os HPV’s considerados de baixo risco (tipos 6 e 11, que geram verrugas anogenitais) e os considerados de alto risco (16 e 18), que causam o câncer de colo de útero.
“Ainda que seja recente falar da vacinação e o impacto no Brasil, temos alguns dados que comparam a incidência de casos de câncer hoje com 10 anos atrás. Tivemos uma redução, aproximada, de cinco casos, a cada 5 mil pessoas, para 4,7 casos. Há uma menor incidência, mas infelizmente ainda existe uma prevalência, porque a população aumenta, as pessoas vivem mais tempo, e outros fatores, como genético, também influenciam no surgimento do câncer”, explica Stephen Stephani, médico oncologista do hospital do Câncer Mãe de Deus, de Porto Alegre (RS).
“Quebra” das doses
Como a proteção contra o HPV se completa a partir da aplicação de todas as duas, ou três doses, (dependendo do tipo de vacina), a quebra nas aplicações faz com que o país não obtenha os resultados na redução da taxa de câncer.
“A literatura médica mostra que, apesar de conseguirmos quase 95% de cobertura vacinal na primeira dose, apenas metade do público recebe a segunda dose. Isso representa cerca de 2,4 milhões de meninas no Brasil sem os efeitos da vacina. Estima-se também que metade das meninas entre os 15 e 25 anos possam ter tido contato com o HPV, algo em torno de 54,6%. Nem todos os vírus são perigosos, mas pelo menos 40% dessas meninas tiveram contato com um tipo que gera o câncer”, explica Stephani.
Na primeira etapa da vacinação, apenas meninas dos 9 aos 14 anos receberam a vacina, que depois foi ampliada aos meninos (dos 11 aos 14 anos) e jovens mais velhos, até os 26 anos.
A capital brasileira com a maior taxa de prevalência de HPV é Salvador, com 71,9% da população infectada. Em seguida, aparecem Palmas (61,8%), Cuiabá (61,5%) e Macapá (61,3%).
O que prejudica a prevenção contra o câncer?
Alguns fatores são listados pelos especialistas como complicadores para a cobertura completa da vacina contra o HPV. Entram aí a saída da vacinação das escolas para os postos de saúde e os receios de pais sobre a segurança e eficácia do imunizante, especialmente entre as meninas. De lá para cá, as campanhas de vacinação têm dificuldades em fazer uma cobertura de pelo menos metade da população.
Mas, a vacina não é a única forma de prevenção – que deve ser associada ao exame preventivo Papanicolau ou citopatológico, realizado por médicos ou profissionais da saúde capacitados:
“O que vemos na prática, e os dados mostram isso, é que é cada vez menor a quantidade de exames preventivos colhidos. As pacientes reclamam que, às vezes, elas procuram o atendimento de saúde mas não têm quem faça a coleta. Em outros países o rastreio à população é algo organizado, o que não é o caso no Brasil. Aqui, a mulher busca por conta própria. E, se ela não vai ao médico, o rastreio da doença é prejudicado”, explica Natasha Sarmento Correia Araújo, médica ginecologista do Serviço de Patologia Cervical do Hospital Oncológico Erasto Gaertner, em Curitiba.
Colhendo o preventivo com frequência anual (embora o período possa mudar conforme orientação do médico), há maior incentivo à vacinação e, consequentemente, redução nos casos de câncer ou, pelo menos, diagnóstico precoce da doença.
“Vários estudos, grandes, bem desenhados mostram que a vacina é altamente eficaz e segura. Se a vacinação poderia extinguir a doença? Na medicina não usamos nem 100% nem 0%. Mas uma vez que o HPV, especialmente os subtipos mais agressivos, fosse controlado, haveria uma diminuição drástica do câncer”, explica Roger Shiomi, médico oncologista clínico do Instituto de Hematologia e Oncologia Curitiba (IHOC) – grupo Oncoclínicas e preceptor da residência médica de Oncologia Clínica do Hospital das Clínicas da Universidade Federal do Paraná (HC/UFPR).
LEIA TAMBÉM


