Ouça este conteúdo
Embora possa existir alguma apreensão para quem encontra um cisto em um órgão diferente como o pâncreas, poucas pessoas sabem que os cistos de pâncreas são relativamente comuns na população geral (especialmente na idosa). Na verdade, é mais comum do que se imaginava há 30 anos, quando não se tinha exames de imagem em definição e disponibilidade como temos hoje.
Graças, portanto, à maior disponibilidade e melhora na qualidade dos exames de imagem, principalmente a ressonância magnética, houve um aumento no número de diagnóstico de cistos pancreáticos, que antes eram simplesmente não identificados.
Fatos e números importantes
√ Atualmente, cerca de 10-20% dos indivíduos acima de 70 anos submetidos a exames de imagem de rotina possuem cistos pancreáticos.
√ Felizmente a maioria (mais de 80%) destes cistos não evoluem para câncer. Isto não quer dizer que não mereçam cuidado, porque, inversamente, cerca de 1/6 desses cistos possuem risco de degeneração maligna.
√ O diagnóstico do tipo do cisto é muito importante para diferenciar aqueles que possuem risco de malignidade. Este diagnóstico é inicialmente baseado em achados de imagem, podendo ser necessário biópsia por aspiração para análise de seu líquido e células.
Apesar da grande maioria dos cistos pancreáticos não representarem necessariamente uma ameaça, muitos pacientes se sentem inquietos frente a esta situação.

Cisto de pâncreas pode virar câncer?
Os termos “Lesão cística pancreática ou tumor cístico pancreático” se referem a uma estrutura encapsulada sacular bem definida com conteúdo de aspecto líquido, que no jargão médico é denominado de cisto, situado no pâncreas.
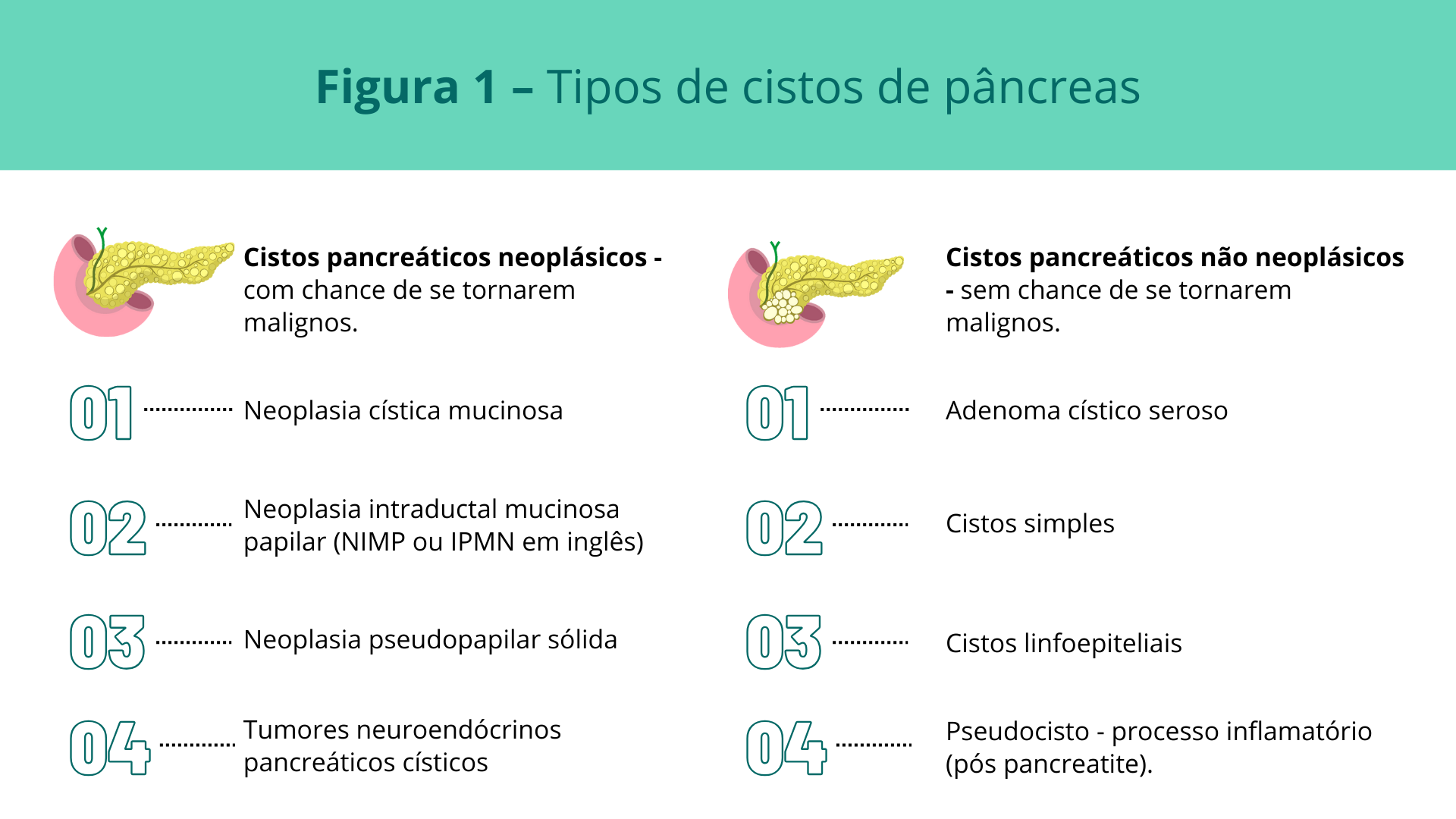
Alguns destes cistos possuem risco de tornarem-se malignos (pré-malignos): os do tipo neoplásico.

Os cistos neoplásicos incluem neoplasias intraductais mucinosas papilares (NIMP ou IPMN em inglês) (cerca de 50% do total de casos), neoplasia cística mucinosa (cerca de 15% do total de casos), neoplasia pseudopapilar sólida e tumores neuroendócrinos pancreáticos císticos. Os cistos não neoplásicos incluem adenoma cístico seroso (cerca de 20% do total de casos), cistos simples, cistos linfoepiteliais e por processo inflamatório (pós-pancreatite).
Os tumores císticos contêm material resultante da secreção e posterior descamação de células que revestem internamente a parede cística. Em alguns tipos de cistos, nos de natureza mucinosa (que produzem mucina, um líquido viscoso, aspecto de muco), o câncer se desenvolve a partir de nichos de células que proliferam na parede do cisto e viram “vegetações”.
Os cistos serosos, por sua vez, produzem um líquido aquoso (por isso seroso, soro) e suas células não possuem essa característica de formar vegetações, e por isso são classificados de não neoplásicos, sem risco de malignidade.
Outra questão é o tamanho do cisto. Um cisto de natureza mucinosa acima de 3 cm possui maior chance de se tornar maligno ao longo do tempo. Portanto, a discriminação do tipo de cisto e sua vigilância vem se tornando indispensável, uma vez que para um cisto se tornar invasivo, a janela (tempo) média esperada para o desenvolvimento de displasia de alto grau (câncer superficial) é, em média, de 3 anos.
É de grande importância, portanto, discriminar o tipo de cisto para se avaliar o potencial de malignidade (os ditos cistos neoplásicos), e assim, planejar o tratamento.

Como conduzir daqui para frente o cisto pancreático?
Atentar para a presença de sintomas de alarme. Os cistos de pâncreas quando detectados por acaso a pessoa não tem sintomas. A presença de sintomas como urina de cor escura, fezes esbranquiçadas, icterícia (olhos e corpo amarelado), dor abdominal, fadiga, perda de peso, episódio de pancreatite, diabetes de origem recente são sinais de alerta.
Seguimento com exames de imagem. Estes exames podem ser a tomografia computadorizada, a colangioressonancia magnética ou a ecoendoscopia. A periodicidade pode variar conforme o achado diagnóstico na imagem. É importante mencionar que pessoas com cisto do tipo NIMP ou IMPN possuem risco maior que a população geral para câncer de pâncreas. Não quer dizer que ela vai desenvolver o câncer, ele ainda é pouco frequente nestas situações.

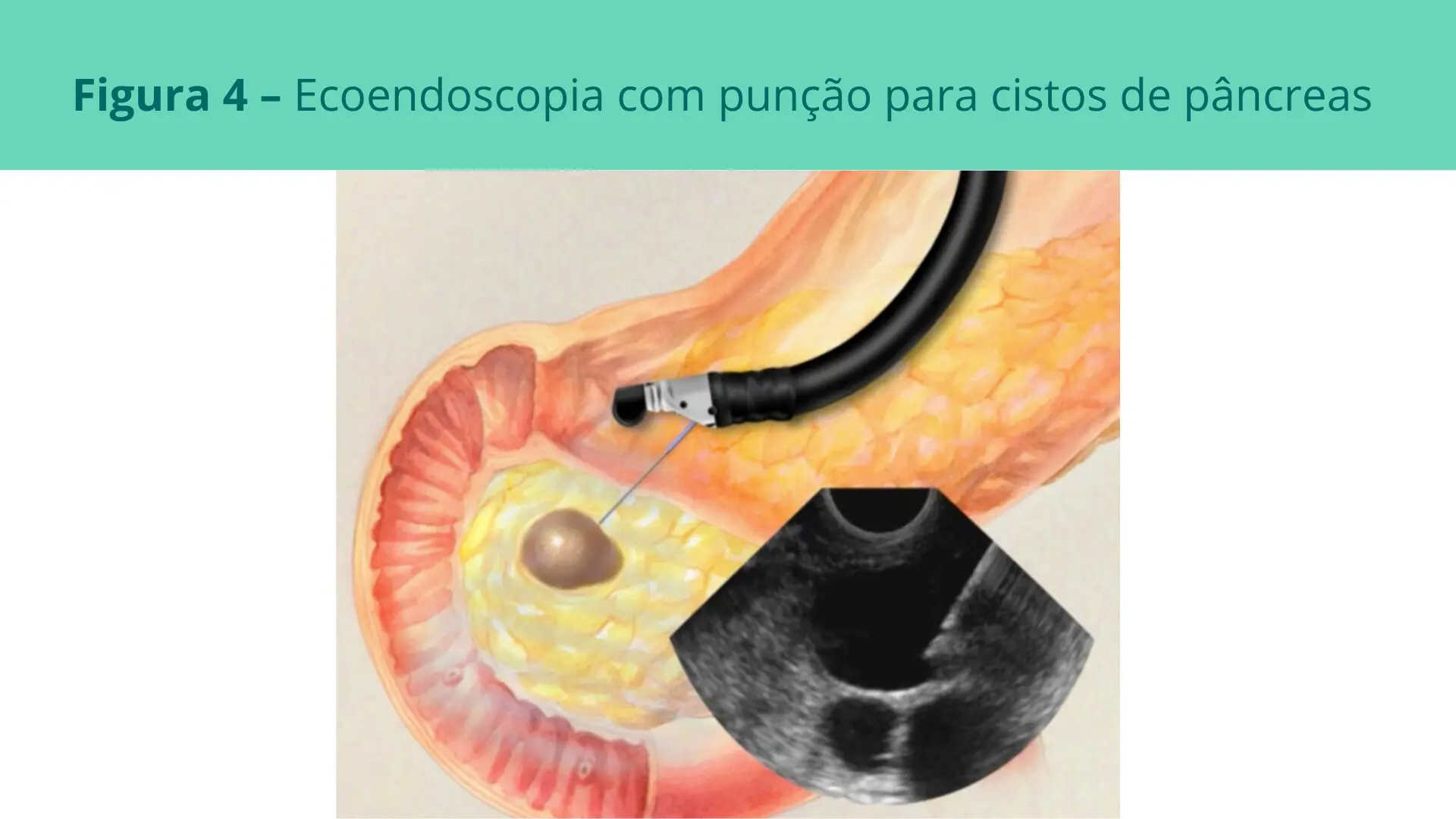
Realização de ecoendoscopia com punção nos casos indefinidos. Atualmente, a punção aspirativa por agulha fina guiada por ultrassom endoscópico (PAAF) é a modalidade de amostragem preferida para o diagnóstico de lesões císticas pancreática. Entretanto, devido à diferentes técnicas empregadas, existe uma grande variabilidade em rendimento diagnóstico.
Esta diferença se deve a diferentes métodos de amostragem e o tipo de marcador empregado. O padrão ouro atual para o diagnóstico de cisto pancreático é o estudo de uma biópsia adequada da parede cística (revestimento interno do cisto). Contudo, essa amostragem é difícil de ser obtida a partir de uma punção por agulha fina, cuja média de sucesso é em cerca de 1/3 dos casos.
No intuito de melhorar o rendimento diagnóstico, são utilizados marcadores biológicos (proteínas, glicídios) e citogenéticos, que, embora auxiliem na decisão clínica, não possuem precisão suficiente para fornecer um diagnóstico definitivo.

Além dos marcadores biológicos e citogenéticos, existem métodos de imagem que permitem avaliar a morfologia celular in situ, como o laser confocal, este, porém, mais invasivo, pouco disponível, e também com limitações para diagnóstico definitivo. A amostragem da parede cística (biópsia) permanece, portanto, um ponto-chave no diagnóstico definitivo dos tumores císticos pancreáticos.
Não existem hoje medidas de dieta ou medicações para controlar o surgimento ou evolução dos tumores cistos pancreáticos. O tratamento definitivo é a remoção cirúrgica, porém mediante uma avaliação muito criteriosa, pois usualmente trata-se de uma cirurgia delicada. Tratamentos alternativos ou em fase protocolar como a injeção de álcool ou a radiofrequência são empregados em casos bastante selecionados e restritos, usualmente em pacientes que não podem ser submetidos a tratamento cirúrgico.
Relevante mencionar que o consumo de excesso de álcool, a obesidade e o tabagismo são fatores de agressão ao pâncreas.
A medida de saúde mais importante é realizar exames de imagem periódicos, conforme o caso.
Lembre que a grande maioria dos cistos achados incidentalmente não requer tratamentos adicionais. Uma lesão cística pancreática corretamente diagnosticada e conduzida possui excelentes resultados, e ainda mais importante, os pacientes conseguem ter uma vida normal.
Seção 2: o cotidiano de quem tem cisto pancreático. Saiba um pouco mais sobre essa condição!
Exemplos do cotidiano de quem tem CISTO PANCREÁTICO com dois casos fictícios:
Caso Fictício 1 - O Sr. FR tem 64 anos, sem doença prévia, e foi fazer um exame de tomografia de abdômen para investigação de cálculo renal. No exame encontraram uma lesão cística pancreática de 10 mm. Foi indicado outro exame mais específico, colangioressonância.
Neste exame foi visto que se trata de uma lesão cística de 13 mm que se comunica com o ducto pancreático, sendo então com alta probabilidade de lesão ou neoplasia intraductal mucinosa papilífera de ducto secundário, sem outros achados.
O Sr. FR fará acompanhamento da lesão cística por colangiorressância magnética em 6 meses, depois em 1 ano, e depois a cada 2 anos, caso não haja crescimento.
Caso Fictício 2 – O Sr PK tem 76 anos, hipertenso controlado com remédio e teve dor abdominal a qual foi diagnosticada pancreatite. Ele iniciou com quadro de diabetes tipo II há 8 meses.
Ele fez um exame de tomografia de abdômen e encontrou uma lesão cística pancreática mal definida em corpo de pâncreas de 31 mm e dilatação do ducto pancreático principal a montante. Foi indicada a colangioressonância a qual demonstrou uma lesão cística de 29 mm (com prováveis vegetações/componente sólido) que se comunica com o ducto pancreático, este dilatado em 6 mm, sendo então com alta probabilidade de lesão ou neoplasia intraductal mucinosa papilífera do tipo misto com fatores de preocupação.
Para este paciente foi optado por ecoendoscopia o qual definiu tratar-se de lesão ou neoplasia intraductal mucinosa papilífera do tipo misto com vegetação documentada ao Doppler. Foi realizada uma punção a qual demonstrou lesão mucinosa com displasia de alto grau.
O Sr. PK foi submetido a pancreatectomia parcial (removido o corpo e cauda do pâncreas) e não havia câncer invasor, não havendo necessidade de tratamento adicional. Ele hoje encontra-se em boa saúde. Permanece com tratamento do diabetes tipo II controlado com medicamentos.
Seção 3 - Quer aprofundar seu conhecimento sobre cistos pancreáticos? Domine o assunto!
Saiba alguns termos e jargões médicos associados a CISTOS PANCREÁTICOS (encontrados em laudos de exames e em artigos médicos):
Cistos pancreáticos neoplásicos - são cistos com chance de se tornarem malignos. Eles incluem as neoplasias intraductais mucinosas papilares (NIMP ou IPMN em inglês) (cerca de 50% do total de casos), neoplasia cística mucinosa (cerca de 15% do total de casos), neoplasia pseudopapilar sólida e tumores neuroendócrinos pancreáticos císticos.
Cistos pancreáticos não neoplásicos-são cistos sem chance de se tornarem malignos. Eles incluem o adenoma cístico seroso (cerca de 20% do total de casos), cistos simples, cistos linfoepiteliais e por processo inflamatório (pseudocisto pós-pancreatite).
Lesão cística pancreática ou tumor cístico pancreático – é uma estrutura encapsulada sacular bem definida com conteúdo de aspecto líquido, que no jargão médico é denominado de cisto, situado no pâncreas.
NIMP ou IPMN de ducto secundário – chamado de neoplasia intraductal mucinosa papilar, quando acomete o ducto pancreático secundário (um ramo do ducto pancreático). Possui menor risco de evolução para câncer quando comparado ao tipo ducto principal ou misto.
NIMP ou IPMN de ducto principal - chamado de neoplasia intraductal mucinosa papilar, quando acomete o ducto pancreático principal (o “tronco” do ducto pancreático). Possui maior risco de evolução para câncer quando comparado ao tipo ducto secundário.
NIMP ou IPMN tipo misto - chamado de neoplasia intraductal mucinosa papilar, quando acomete o ducto pancreático principal e o ducto pancreático secundário. Possui maior risco de evolução para câncer quando comparado ao tipo ducto secundário.
Saiba sobre o estado da arte e novas descobertas em CISTOS PANCREÁTICOS (ainda em estudo ou já sendo aplicadas):
Ecoendoscopia ou ultrassom endoscópico com punção – técnica endoscópica que associa o ultrassom ou ecografia para visualização de órgãos em contato com o estômago, dentre eles o pâncreas. Seria como uma ecografia por dentro do tubo digestivo
Injeção de álcool por ecoendoscopia – técnica endoscópica alternativa que envolve injeção de álcool absoluto em um cisto pancreático que tenha potencial maligno, restrito a casos selecionados.
Ablação por radiofrequência/Radiofrequency ablation (RFA) por ecoendoscopia – técnica endoscópica alternativa que envolve aplicação de calor em um cisto pancreático que tenha potencial maligno, restrito a casos selecionados.
Biologia molecular – técnicas de análise molecular utilizado para verificar alterações celulares as quais não são perceptíveis nos exames de anatomopatológico feito pelo patologista.
Palavras-chave: cisto de pâncreas, ecoendoscopia, cisto seroso, cisto mucinoso, neoplasia intraductal mucinosa papilar, pré-maligno, câncer, diagnóstico, tratamento.
Referências
European Study Group on Cystic Tumours of the Pancreas. European evidence-based guidelines on pancreatic cystic neoplasms. Gut. 2018 May;67(5):789-804. doi: 10.1136/gutjnl-2018-316027.
van Huijgevoort NCM, Hoogenboom SAM, Lekkerkerker SJ, Busch OR, Del Chiaro M, Fockens P, Somers I, Verheij J, Voermans RP, Besselink MG, van Hooft JE. Diagnostic accuracy of the AGA, IAP, and European guidelines for detecting advanced neoplasia in intraductal papillary mucinous neoplasm/neoplasia. Pancreatology. 2023 Apr;23(3):251-257.
Ohtsuka T, Fernandez-Del Castillo C, Furukawa T, et al. International evidence-based Kyoto guidelines for the management of intraductal papillary mucinous neoplasm of the pancreas. Pancreatology. 2024;24(2):255-270.
Sobre o Dr. Eduardo Aimore Bonin
Com formação em gastroenterologia, cirurgia gastroenterológica e endoscopia digestiva, sou especializado em procedimentos endoscópicos avançados. Meu foco é em intervenções em doenças do sistema gastrointestinal como esôfago, estômago, vias biliares, pâncreas e intestino.
Sou graduado em medicina pela Faculdade Evangélica de Medicina do Paraná (hoje Faculdade Evangélica Mackenzie do Paraná) em 1997. Depois da graduação, completei residência reconhecida pelo MEC em cirurgia geral, seguido de especialização em cirurgia do aparelho digestivo no Hospital Nossa Senhora das Graças, concluído em 2000. Entre os anos de 2001 e 2002 obtive os títulos de especialista em Gastroenterologia pela Federação Brasileira de Gastroenterologia e em Cirurgia pelo Colégio Brasileiro de Cirurgiões. Em 2003 completei 2 anos de especialização em endoscopia digestiva pelo Hospital Sugisawa, certificado pela PUC-PR. Em 2006 obtive o título de especialista em endoscopia digestiva pela Sociedade Brasileira de Endoscopia Digestiva.
Entre 2002-2009 estive em 3 ocasiões no exterior (Austrália, França) onde fiz cursos de aperfeiçoamento em cirurgia laparoscópica e digestiva, e endoscopia. Entre 2010-2013 tive a oportunidade de fazer 2 especializações no exterior (EUA e França), atuando em pesquisa e aprendizado de novas técnicas endoscópicas. Fui certificado pela Mayo Clinic e Université Aix-Marseille.
Entre 2005 e 2015 fui professor e sócio-fundador do instituto Jacques Perissat e curso de Pós-graduação em Cirurgia Minimamente Invasiva da Universidade Positivo, pioneiro no Brasil.
Em novembro de 2017 fui aprovado em defesa de tese de doutorado junto à UFRGS com orientação do Prof. Leandro Totti Cavazzola, cujo tema foi o desenvolvimento de um novo dispositivo magnético para gastrostomia.
Em 2022 entrei como sócio-investidor da Faculdade e centro de treinamento Scolla, onde atualmente participo de atividades de coordenação em ensino de cursos de aperfeiçoamento. Em 2022, fundei com o ilustrador médico Rodrigo Tonan a Mentovery, uma empresa (startup) com fins lucrativos dedicada à produção de conteúdo acadêmico-científico.
Atualmente atuo como médico em endoscopia digestiva no HC-UFPR desde 2015 (aprovado em concurso) e no Hospital Erasto Gaertner desde 2018. Nestes hospitais participo da formação de médicos e coordeno projetos de pesquisa na área de endoscopia digestiva e gastroenterologia.
Minha experiência como médico, educador, pesquisador me credencia a realizar praticamente toda a gama de procedimentos complexos factíveis em endoscopia digestiva.
Siga o Dr. Eduardo Aimore Bonin nas redes sociais
