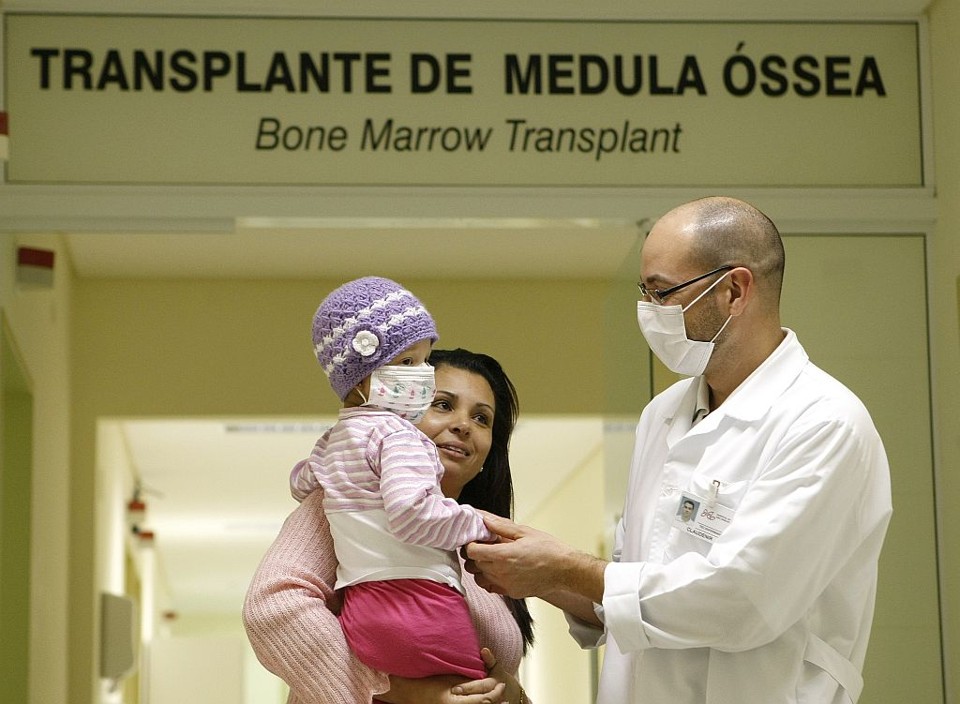
Sangue bom
Saiba mais sobre o transplante de medula óssea:
O que é?
Tratamento proposto para algumas doenças que afetam as células do sangue, entre elas mieloma múltiplo, anemia aplásica severa, linfomas e alguns tipos de leucemia. O tratamento consiste na substituição de uma medula óssea doente por células normais de medula óssea. Essas células podem vir do próprio paciente (após ser submetido a tratamento), de um doador compatível ou do sangue de um cordão umbilical.
Compatibilidade
A probabilidade de um indivíduo encontrar um doador ideal entre irmãos (de mesmo pai e mesma mãe) é de 25%. Já entre o pai ou a mãe, a chance é inferior a 5%. Quando não há um doador na família, a solução é procurar um compatível entre os grupos étnicos semelhantes nos bancos de medula óssea no Brasil e no exterior.
Seja um doador
Para se cadastrar no Registro Nacional de Doadores de Medula Óssea (Redome), o candidato a doador deve procurar o hemocentro mais próximo de sua casa para agendar uma entrevista e a coleta de uma amostra de sangue para tipagem. É preciso ter entre 18 e 55 anos e gozar de boa saúde. Para mais informações, acesse www.inca.gov.br.
Fonte: Inca
Há 30 anos, o primeiro transplante de medula óssea do Brasil foi realizado em Curitiba, no Hospital de Clínicas da Universidade Federal do Paraná, pelos hematologistas Ricardo Pasquini e Eurípedes Ferreira. A data histórica será comemorada durante o 13.º Congresso Brasileiro de Transplante de Medula Óssea, realizado no Estação Embratel Convention Center, entre os dias 5 e 8 de agosto.
Embora o tratamento ainda seja considerado delicado, por envolver diversos riscos e efeitos colaterais, o procedimento evoluiu muito ao longo dos anos, como explica Pasquini, um dos pioneiros. "Aprendeu-se muito com o aumento do número de transplantes. O transplante de medula não é um procedimento único, como o de um órgão. Existem diversas variáveis a serem consideradas, entre elas a idade do paciente, o estágio da doença, o grau de compatibilidade do doador e a origem das células que serão implantadas", explica. "Graças à observação realizada ao longo dos anos, ficou mais fácil delinear os subgrupos e definir estratégias. Os avanços na identificação de doadores compatíveis, que hoje é genética, e a criação de medicamentos mais potentes, também contribuíram muito para diminuir as complicações e o risco de infecções", completa.
Números
De acordo com o especialista, são realizados no país cerca de 1,5 mil transplantes de medula por ano. Desses, 60% são feitos com células do próprio paciente. Os demais transplantes necessitam das células de um doador, o que torna a recuperação pós-cirúrgica mais delicada, já que o organismo do receptor precisa acomodar um novo sistema imunológico.
São realizados em média 50 transplantes com células do próprio paciente por 10 milhões de habitantes no Brasil. Mas o ideal seria dobrar este número. "Ainda existe uma demanda reprimida deste tipo de procedimento, principalmente por seu alto custo, já que 95% dos transplantes são financiados pelo Sistema Único de Saúde (SUS)", revela Pasquini.
A procura por um doador compatível é outro obstáculo para quem depende do transplante. Felizmente, o número de doadores tem aumentado significativamente, principalmente nos últimos 5 anos. "Já existem hoje cerca de 13 milhões de doadores em todo o mundo. Desses, 1 milhão são brasileiros", conta o médico.
No Brasil, os candidatos a doador podem se inscrever no Registro Nacional de Doadores de Medula Óssea (Redome), mantido pelo Instituto Nacional do Câncer (Inca). De acordo com Ricardo Pasquini, uma das prioridades é aumentar o número de doadores miscigenados, principalmente para atender as regiões Norte e Nordeste.

Soraya Thronicke quer regulamentação do cigarro eletrônico; Girão e Malta criticam

Relator defende reforma do Código Civil em temas de família e propriedade

Dia das Mães foi criado em homenagem a mulher que lutou contra a mortalidade infantil; conheça a origem

Rotina de mães que permanecem em casa com seus filhos é igualmente desafiadora








Deixe sua opinião